En septembre 2023, une épidémie de variole causée par le virus de la variole du singe (MPXV) du clade Ib a été signalée à Kamituga, une région minière de l'est de la République démocratique du Congo (RDC). D'autres cas de variole ont commencé à être signalés dans tout le pays et dans les pays voisins de l'est, notamment le Rwanda, l'Ouganda et le Burundi.1 En février 2025, les Centres africains de contrôle et de prévention des maladies et le directeur général de l'Organisation mondiale de la santé (OMS) ont déterminé que la recrudescence actuelle du mpox continuait d'être une urgence de santé publique de portée internationale (telle que déclarée pour la première fois en août 2024).
Les soins à domicile, c'est-à-dire les soins dispensés au domicile privé d'une personne, sont souvent dispensés de manière informelle pour de multiples raisons en période d'épidémie. Les modèles de soins à domicile sont de plus en plus explorés par les ministères de la santé comme stratégie de gestion des épidémies et de traitement des formes bénignes de maladies, en particulier dans les environnements à ressources limitées. Les raisons de mettre en œuvre des soins à domicile pour les formes bénignes de maladies sont les suivantes : fournir des soins lorsque les services ne sont pas accessibles ou sont surchargés, prévenir un risque d'infection dans les établissements de santé, tenir compte des préférences des personnes et responsabiliser le public lorsque les soins à domicile sont mis en œuvre en partenariat avec les membres de la communauté. Les modèles de soins à domicile ne devraient pas supplanter les investissements dans le système de santé, mais devraient être conçus comme une composante des soins de santé primaires. Les expériences passées en matière de soins à domicile lors d'épidémies telles que celles du VIH et du COVID-19 sont riches d'enseignements. Toutefois, la dynamique de transmission unique du virus mpox - en particulier les risques qu'il représente pour les enfants et les personnes immunologiquement vulnérables à la maison - nécessite une attention particulière. Jusqu'à présent, l'attention s'est concentrée sur l'infection, la prévention et le contrôle (IPC) ainsi que sur l'eau, l'assainissement et l'hygiène (WASH) à la maison. D'autres aspects de la gestion de la variole et des soins à domicile doivent également être pris en compte. Il est particulièrement important de reconnaître que la variole n'est pas seulement un événement biomédical : c'est aussi un phénomène social, qui a un impact sur les moyens de subsistance, les relations, le bien-être et l'accès aux soins et à la protection. En outre, le manque de revenus en l'absence de soutien financier est susceptible d'entraver la capacité des personnes à suivre les conseils en matière d'isolement.
Ce dossier présente les principales considérations sur les exigences du système de santé pour une prise en charge à domicile sûre et inclusive. Elle met également l'accent sur les contraintes structurelles et les dynamiques sociopolitiques qui façonnent la compréhension et les pratiques de la CBH, en tenant compte des perspectives locales et sexospécifiques sur le foyer et la prestation de soins. La note examine également la manière dont les coupes budgétaires actuelles dans la santé mondiale, l'aide humanitaire et l'aide au développement mettent à rude épreuve les capacités des initiatives communautaires et des systèmes de santé, ce qui complique encore les efforts de réponse à domicile et au niveau communautaire. L'accent est mis sur l'Afrique centrale et l'Afrique de l'Est en particulier.
La note s'appuie sur des conversations avec des experts et des acteurs de la santé actifs ou connaissant la région et l'épidémie, ou les deux, sur l'expertise des auteurs et sur la littérature académique et grise sur la CBH et l'histoire des épidémies en Afrique centrale et de l'Est. La note comprend deux études de cas basées sur des recherches récentes en Ouganda et en RDC.
Considérations clés
Rendre explicites les hypothèses sous-jacentes sur l'accès aux services de santé
- Présenter des arguments solides en faveur de HBC pour aider à isoler et à gérer les cas de variole légère. La CBH peut potentiellement alléger la pression exercée sur les systèmes de santé pour les maladies bénignes. La CBH peut également réduire le risque d'infection pour le personnel de santé, les patients et leurs visiteurs dans les établissements de santé. Les patients et les soignants peuvent également préférer la CBH aux soins hospitaliers loin de chez eux, qui manquent de ressources. Toutefois, pour que la prise en charge de la variole soit sûre, il est important de reconnaître que la prise en charge de la variole nécessite un système de santé fonctionnel (y compris l'accès aux mécanismes d'orientation et aux soins, la capacité de visite à domicile des infirmières de district ou des agents de santé communautaires et des équipes de surveillance) et des mécanismes de soutien pour les soignants.
- Sachez que les expériences passées de négligence du système de santé, de précarité économique et d'exclusion sociopolitique peuvent retarder ou décourager le recours aux soins de santé. L'association du mpox causé par le clade Ib du MPXV à une transmission sexuelle peut conduire à une stigmatisation, ce qui peut exacerber l'évitement des services de santé, en particulier dans les contextes juridiques où les relations entre personnes de même sexe et les relations sexuelles transactionnelles sont criminalisées.
- Reconnaître que les populations socialement et politiquement marginalisées sont souvent les plus touchées par le mpox. Fournir un soutien adéquat à ces populations pour qu'elles puissent mener des enquêtes sur la santé et la sécurité, plutôt que de se contenter de transférer la responsabilité à ceux qui sont déjà surchargés de travail.
Reconnaître les problèmes socio-économiques et politiques qui empêchent les gens de suivre les conseils de santé publique sur la CBH.
- Évitez de faire des suppositions sur la capacité des personnes à accéder aux soins de santé et à l'aide. Par exemple, il ne faut pas supposer qu'une personne a la capacité financière de se faire soigner si les symptômes deviennent graves.
- Tenir compte de l'hétérogénéité des conditions de vie lors de la mise en œuvre du programme HBC. La capacité des personnes à se protéger ou à protéger les autres d'une infection par la variole peut être affectée par leurs conditions sociales, telles que les conditions de vie en communauté urbaine et rurale, les conditions de vie à haute densité (y compris les camps de personnes déplacées à l'intérieur du pays), les moyens de subsistance mobiles et transfrontaliers, les ménages multigénérationnels et les ménages d'une seule personne, ainsi que l'absence de services de collecte des déchets.
- Adapter les lignes directrices aux réalités locales de la prise en charge des personnes dépendantes et tenir compte de l'impact de ces réalités sur les vulnérabilités. Il est prouvé que les femmes contribuent de manière disproportionnée aux soins à domicile, en effectuant un travail non rémunéré et parfois invisible. Les pratiques sexospécifiques en matière de soins ont un impact sur la vulnérabilité des femmes aux maladies et à d'autres risques sanitaires et sociaux. Les aidants - et les femmes en particulier - peuvent donc bénéficier d'un large éventail de mesures de soutien, notamment sur le plan matériel, financier, social et de la santé mentale.
Incorporer des données sur l'histoire politique et la dynamique du pouvoir afin d'éclairer les lignes directrices HBC
- Renforcer une conceptualisation et une mise en œuvre plus larges du programme de "protection de la communauté". Outre la protection contre la variole, il convient de tenir compte des vulnérabilités socio-économiques et politiques associées à la variole et à l'isolement à la maison.
- Améliorer la prévention et le contrôle de la variole à domicile en utilisant des approches techniques axées sur la prévention des maladies infectieuses et l'eau, l'assainissement et l'hygiène, ainsi que des activités de communication sur les risques et d'engagement communautaire (RCCE). Ces approches techniques et ces activités de RCCE ont été motivées par la transmission de la variole au sein des ménages. Des lignes directrices récentes offrent des possibilités d'adapter des pratiques sûres dans des contextes où les ressources sont limitées. L'impact plus large des interventions de santé publique sur les droits sociaux, économiques et humains est un élément supplémentaire important à prendre en compte.
- Équilibrer les mesures de surveillance et de confinement avec les mesures de protection, en particulier dans les contextes de violence armée et de déplacement forcé, et lors des contacts avec des personnes politiquement marginalisées. Les réponses militarisées en matière de santé publique intègrent les soldats dans la prestation des soins de santé. Ces réponses sont souvent perçues par les groupes politiquement marginalisés comme un moyen d'asseoir une gouvernance autoritaire, tout en négligeant ou en criminalisant les populations vulnérables. Lors de la réponse à des épidémies telles que la variole, il est essentiel d'intégrer une optique sensible aux conflits et une approche fondée sur les droits afin de garantir que les interventions n'exacerbent pas les tensions existantes.
Utiliser des approches participatives pour adapter les lignes directrices HBC au niveau infranational
- Il faut savoir que les agents de santé communautaire sont souvent sollicités pour répondre à de multiples urgences sanitaires par différents donateurs en même temps. Il est important d'en tenir compte lorsque l'on s'engage avec les agents de santé communautaires à concevoir des programmes de formation sur la CBH.
- Utiliser des messages appropriés pour l'information sur HBC et veiller à ce que ces messages soient diffusés par des figures de l'autorité publique perçues localement comme légitimes. Les informations HBC doivent couvrir la prévention, le contrôle et la gestion clinique de la variole, et les messages doivent être adaptés aux communautés marginalisées et les atteindre.
- Coproduire des messages et des interventions avec les personnes touchées par la variole.
Apporter un soutien multidimensionnel aux aidants à domicile
- Fournir des conseils pratiques et détaillés sur les soins intensifs de santé et la recherche de la santé. Les orientations et les recommandations devraient couvrir les soins de proximité, tels que la reconnaissance précoce des symptômes, le fait de savoir quand et où se faire soigner, la pratique de l'autosoin, l'identification de stratégies de prévention de la transmission et la lutte contre la stigmatisation au sein des communautés.
- Inclure l'accès à la nourriture comme une composante de la coopération transfrontalière. Le manque de nourriture dans certains établissements de santé et centres de transit de la variole a été identifié comme un problème majeur pour l'assiduité et la rétention des patients.
- Soutenir et protéger les moyens de subsistance des personnes grâce à des transferts d'argent et aider les travailleurs à négocier des congés de maladie et des prolongations de contrat avec les employeurs, lorsque cela est possible.
- Répondre aux besoins psychosociaux des patients atteints de variole et des personnes qui s'en occupent. En s'isolant chez eux, les patients et leurs soignants sont particulièrement vulnérables aux conséquences psychosociales de la variole. La stigmatisation potentielle associée à la maladie et à l'isolement à domicile peut nuire au bien-être des personnes. Pour éviter cette stigmatisation, les agents de santé et les agents de santé communautaire devraient envisager de porter des vêtements sans marque et de ne pas arriver dans une voiture de l'agence lorsqu'ils effectuent des visites de soutien.
- Trouver un équilibre entre la vulnérabilité des enfants à la variole et les risques de séparation d'avec les membres de la famille. L'approche HBC peut contribuer à prévenir les séparations entre parents et enfants. Les approches fondées sur les droits et la protection devraient compléter les évaluations des risques biomédicaux et épidémiologiques.
- Reconnaître les coûts cachés de la CBH. Accorder une attention particulière à la charge des soins selon le sexe et à la perturbation des moyens de subsistance causée par l'isolement ou la prise en charge d'un proche.
Dynamique épidémiologique de la variole en Afrique centrale et orientale
Selon une récente mise à jour de la situation (13 mai 2025), la Sierra Leone, la RDC, l'Ouganda et le Burundi représentaient 98,1% des cas confirmés de variole signalés au cours de la semaine précédente.2 À l'heure où nous écrivons ces lignes, la RDC continue de signaler le plus grand nombre de cas cumulés de variole confirmés en Afrique en 2025, bien qu'il y ait des lacunes dans la notification dans la partie orientale de la RDC en raison d'une escalade du conflit et d'importantes réductions de financement depuis le début de l'année 2025.3 Néanmoins, les clades Ia et Ib du MPXV continuent de circuler dans le pays.3 Bien qu'en diminution, l'incidence des cas de variole du clade Ib du MPXV en Ouganda reste élevée au moment de la rédaction du présent rapport, tandis que la Sierra Leone signale une augmentation des cas confirmés de variole (clade IIb du MPXV, avec des tests génomiques en cours). Parallèlement, le Burundi, qui a connu une importante flambée de MPXV clade Ib au cours du premier semestre 2024 et au début de 2025, a signalé moins de cas depuis février 2025.
L'OMS définit la transmission communautaire comme étant 'si au moins un cas signalé au cours des six dernières semaines n'a pas de lien épidémiologique avec un voyage ou un contact avec un voyageur en provenance d'un pays où la transmission de la variole est connue. Cette classification s'applique quel que soit le nombre total de cas signalés.'.3 En Afrique, la transmission communautaire du clade Ib du MPXV a également été signalée au Kenya, au Malawi, au Congo, au Rwanda, au Sud-Soudan, en République-Unie de Tanzanie et en Zambie ; des cas sporadiques ou liés à des voyages ont été signalés en Angola, en Afrique du Sud et au Zimbabwe.
Dans les contextes où la transmission interhumaine de la variole persiste, la transmission est probablement due à une combinaison de contacts sexuels, familiaux et communautaires. Les gens se déplacent d'un pays à l'autre pour des raisons telles que la migration de la main-d'œuvre, le commerce, les liens familiaux, la guerre et les déplacements forcés qui en découlent. Cette mobilité transfrontalière façonne la dynamique épidémiologique ainsi que les possibilités d'une préparation et d'une réponse efficaces. À l'intérieur des pays, la dynamique de la transmission, l'accès aux soins et les stratégies d'endiguement seront encore plus influencés par le contexte, notamment les zones rurales, les zones difficiles d'accès, les établissements informels, les camps de personnes déplacées à l'intérieur du pays et de réfugiés, ainsi que les contextes transfrontaliers. Bien que la CBH présente des défis spécifiques dans ces divers contextes, la recherche suggère que des innovations communautaires de base sont susceptibles d'émerger pour protéger les autres dans les moments d'adversité.4 Les intervenants doivent collaborer avec ces innovations communautaires afin de mettre en place une réponse efficace et dirigée par la communauté.5
HBC pour le mpox dans le contexte d'une transmission en cours
La variole est une maladie virale qui peut se transmettre de l'animal à l'homme.6 La variole se transmet principalement entre humains par contact physique étroit. La vaccination est recommandée pour les personnes présentant un risque élevé de contracter la variole, y compris les professionnels de la santé.7 La plupart des traitements de la variole sont des mesures de soutien visant à gérer les symptômes, tels que les douleurs et les lésions. La plupart des personnes se rétablissent complètement en l'espace d'un mois sans intervention médicale. La variole peut entraîner des complications chez les enfants, les femmes enceintes, les personnes immunodéprimées et les personnes souffrant d'une maladie chronique de la peau.8 La gravité potentielle de la maladie doit être reconnue lors de la mise en œuvre de la méthode HBC pour la variole.
Pour la variole, HBC désigne les soins dispensés au domicile privé d'une personne atteinte d'un cas probable ou confirmé de variole. Le soignant peut être le conjoint, un parent, un autre membre du ménage, un ami ou un pair du patient. Les personnes peuvent s'isoler seules à leur domicile ou être capables de prendre soin d'elles-mêmes, ou les deux.
Les soins à domicile impliquent différents niveaux de soutien formel. De nombreuses lignes directrices reconnaissent la nécessité de soutenir la CBH en cas d'épidémie pour des raisons telles que l'insuffisance des capacités des structures de soins formelles, la réduction du risque de propagation de l'infection dans les établissements de santé, la prise en compte de la préférence potentielle des individus pour la CBH, y compris dans les contextes où la méfiance à l'égard des services de santé (due à des exclusions historiques et à de mauvaises expériences ou à la peur de la stigmatisation) est largement répandue ;9 et les gens n'ont pas les moyens de payer les soins de santé. La formalisation de l'utilisation de l'HBC pour la variole peut contribuer à mieux soutenir les patients atteints de variole et les soignants en leur fournissant des informations pertinentes, des kits d'hygiène, du matériel, un soutien financier et psychosocial, ainsi que la capacité technique de surveiller les symptômes cliniques. L'OMS reconnaît que,
De nombreuses personnes atteintes de la variole et vivant dans des environnements à faibles ressources peuvent avoir un logement gravement inadéquat et précaire, souvent dans des contextes de surpeuplement et de mauvaises conditions sanitaires, ce qui augmente le risque d'exposition aux maladies infectieuses et au stress. L'insuffisance de l'approvisionnement en eau et des installations sanitaires affecte l'hygiène personnelle. Ils affectent également la capacité des personnes à gérer leur vie privée et la confidentialité. Tous ces éléments constituent des défis supplémentaires lors d'une épidémie de variole".10
Les stratégies de préparation et de réponse à la variole comprennent des plans et des interventions pour la protection de la communauté au niveau individuel ou familial.11
La protection des communautés fait référence à des mesures et des stratégies spécifiques visant à protéger une communauté et à réduire les risques et les vulnérabilités, quel que soit l'aléa. Il peut s'agir de politiques, de développement d'infrastructures, de plans d'intervention d'urgence et d'initiatives d'engagement communautaire. La protection des communautés met l'accent sur l'équité et la responsabilité et sur la nécessité de faire un effort conscient pour protéger la santé, le bien-être et les moyens de subsistance des personnes à risque ou touchées.12
Au niveau de l'individu ou du ménage, les conseils de santé publique portent généralement sur l'évaluation du risque personnel, la prévention de l'infection et la fourniture de conseils aux personnes atteintes de la variole afin d'éviter la propagation de l'infection, y compris lorsqu'elles sont soignées à domicile.
Dans l'épidémie de variole qui sévit actuellement en Afrique centrale et orientale, on sait que la transmission se fait par contact intra-familial et intra-ménage. En outre, dans l'est de la RDC, des retards dans la recherche de soins ont été signalés.13 Un retard dans la recherche de soins est parfois associé à des difficultés à reconnaître les symptômes de la variole, ainsi qu'à une capacité de dépistage limitée et à de longues périodes d'attente pour tester les échantillons et obtenir les résultats. Cela entraîne à son tour un retard dans l'isolement, la recherche des contacts et les soins cliniques.
Étant donné que les établissements de santé peuvent être hors de portée de certaines personnes, et compte tenu des ressources limitées et de la transmission à l'intérieur des ménages, les interventions visant à promouvoir la sécurité à domicile se sont largement concentrées sur les mesures de prévention des infections et d'hygiène. Ce focus met en avant des solutions pratiques pour prévenir la transmission de la variole lors de l'HBC et de l'isolement à domicile.
Intégrer la CBH dans les systèmes de santé et les services de santé communautaires existants
Le HBC est une stratégie de santé publique de prévention, d'endiguement et de soins. Elle est nécessairement liée aux systèmes de santé et aux services de santé communautaires, ainsi qu'aux réseaux moins formels de soins et de solidarité.
Il est essentiel de présenter le HBC comme une branche des soins de santé primaires. Les mesures d'incitation visant à lutter contre les maladies verticales dans les situations d'urgence peuvent détourner les priorités du renforcement des soins primaires.14 Les tâches que l'on attend du personnel de santé dans les situations d'urgence sanitaire l'empêchent parfois de mettre en œuvre les programmes habituels. Par exemple, des recherches menées au Nigeria ont montré que les professionnels de la santé passaient beaucoup de temps à remplir des formulaires de contact pour la variole, à collecter des échantillons et à prodiguer des soins, au détriment d'autres activités liées à la santé.14 Par conséquent, les tensions entre les services spécifiques à la variole et les approches qui intègrent les réponses à la variole dans les services existants doivent être reconnues et prises en compte dans les lignes directrices HBC.
L'idéal est de disposer d'un système d'orientation communautaire qui fonctionne. Dans les contextes épidémiques où la CBH est mise en œuvre pour aider à isoler et à prendre en charge les cas de variole légère, les soignants et/ou les agents de santé communautaires sont parfois en contact avec d'autres programmes de santé communautaires pour le dépistage de la variole et la recherche des contacts, par exemple. La CBH, en tant que modèle de soins, ne peut fonctionner en vase clos. La CBH doit être positionnée au sein et/ou à côté d'autres formes de soins qui se déroulent en dehors du cadre hospitalier. Bien que présentées comme "communautaires", ces autres formes de soins sont liées aux systèmes de santé nationaux et locaux, et ne sont pas toujours alignées sur les méthodes locales de soins aux autres.
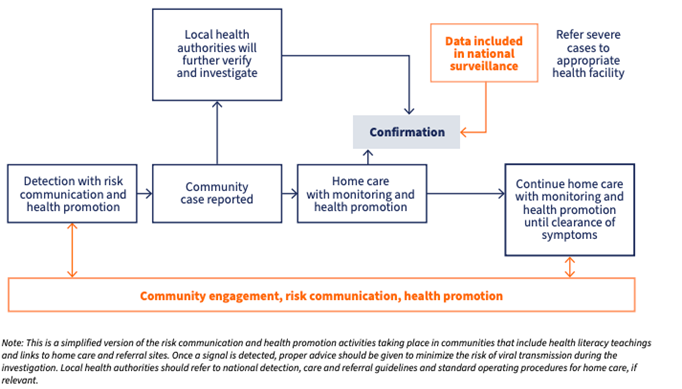
La figure 1 illustre la voie par laquelle HBC se connecte aux stratégies communautaires et à l'orientation vers les établissements de santé.
Le HBC nécessite un nombre suffisant d'agents de santé communautaires adéquatement formés et rémunérés. Le cadre des agents de santé communautaire est très large et varie en fonction des contextes et des systèmes de santé. Les agents de santé communautaire peuvent être des membres de la communauté formés pour contribuer localement à la prévention, à la communication et à la promotion de la santé, ainsi qu'à la mobilisation de la communauté. Les agents de santé communautaire participent parfois à des aspects spécifiques de la prestation de soins de santé (par exemple, pour soutenir les populations mal desservies).15 Les réponses au virus Mpox mettent en évidence le potentiel des agents de santé communautaires pour soutenir la prévention et lutter contre les idées fausses qui empêchent ou retardent les personnes de se faire soigner ou traiter et qui peuvent perturber les activités de surveillance.15 Cependant, les agents de santé communautaires et les bénévoles sont souvent surchargés, mal rémunérés et travaillent dans des systèmes tendus.
Figure 1. Étapes communautaires de la détection, de l'alerte, de l'investigation, des soins à domicile, de la confirmation et de l'orientation
Source : Chiffre tiré de Orientations provisoires sur le renforcement de la détection et de la réaction de la communauté lors de l'apparition d'une épidémie de variole, 25 février 2025. Genève : Organisation mondiale de la santé ; 2025. https://doi.org/10.2471/B09313.
Tirer les leçons des directives IPC et WASH disponibles pour l'HBC et l'isolement du virus de la variole dans les environnements à ressources limitées
Jusqu'à présent, les approches techniques axées sur les soins intensifs et l'eau, l'assainissement et l'hygiène (WASH), ainsi que les activités de soins intensifs et de réadaptation (RCCE), ont largement contribué à la prise en charge de la tuberculose. En octobre 2024, l'OMS et l'UNICEF ont publié des lignes directrices provisoires sur les soins intensifs et l'eau, l'assainissement et l'hygiène (WASH) pour les soins intensifs à domicile et l'isolement en cas de variole.16 L'accent a été mis sur l'identification des moyens de mettre en œuvre la prévention des maladies infectieuses dans des contextes où les ressources sont limitées. Ces lignes directrices sont présentées comme une passerelle permettant de limiter la transmission communautaire lorsque les établissements de santé sont surchargés ou hors de portée, et pendant que les lignes directrices cliniques sont en cours de révision. Ces lignes directrices sont destinées à être adaptées au niveau national et local.
Qui est considéré comme apte à être isolé et soigné à domicile ?
Selon les directives de l'OMS et de l'UNICEF,16 La décision de recommander l'isolement ou le CBH, ou les deux, doit être prise par les cliniciens en fonction de la gravité, des facteurs de risque et des soins nécessaires, ainsi que de l'accès de la personne à un service d'orientation en cas de complications de l'infection par le virus de la variole. Les personnes qui s'isolent chez elles doivent également avoir accès à une nourriture, une eau et une hygiène adéquates. L'accès à un soutien social, économique et de santé mentale doit également être pris en compte. Les femmes enceintes, les personnes immunodéprimées et les enfants de moins de cinq ans doivent être soignés dans un établissement de santé, car ils sont considérés comme présentant un risque plus élevé de complications.16 Il faut en priorité éviter de séparer les enfants de leur(s) parent(s) ou de leur(s) personne(s) en charge chaque fois que cela est possible.
Conseils en matière de soins intensifs à domicile et solutions de rechange lorsque les ressources sont limitées
Les directives IPC globales sur la variole pour HBC comprennent des recommandations pour l'isolement dans une pièce séparée. Si une pièce séparée n'est pas disponible pour la personne atteinte de la variole, il est alors recommandé de délimiter clairement une zone spécifique au sein de l'espace partagé à des fins d'isolement.16
Les mesures IPC recommandent également que le personnel de santé et/ou les agents de santé communautaire qui rendent visite aux patients atteints de la variole à domicile portent un équipement de protection individuelle (EPI) lorsqu'ils pénètrent dans l'espace d'isolement ou en cas de besoin (par exemple, si un patient tombe et a besoin d'aide).16 Si l'EPI n'est pas disponible, il est possible d'éviter d'entrer dans une maison et de se réunir à l'extérieur tout en maintenant une distance d'un mètre par rapport à la personne atteinte de la variole. En l'absence d'EPI, d'autres mesures de barrière alternatives pour la personne atteinte de variole consistent à couvrir les lésions avec un bandage ou à porter des vêtements amples. Si aucun masque médical n'est disponible, il est possible d'utiliser un masque en tissu.
Le guide IPC recommande également que, dans l'idéal, seule la personne atteinte de variole manipule et lave sa literie, ses vêtements et d'autres articles. Toutefois, un soignant désigné, de préférence vacciné contre la variole, peut se charger de ces tâches si la personne atteinte n'est pas en mesure de le faire (par exemple, un jeune enfant). Lors de la manipulation de la literie ou des vêtements, il est recommandé de rouler la literie plutôt que de la secouer afin d'éviter la dispersion de particules infectieuses.17
Directives WASH à la maison et alternatives lorsque les ressources sont limitées
Les lignes directrices IPC pour HBC soulignent la nécessité d'accéder à des services d'eau, d'assainissement et d'hygiène propres.16 L'accès à l'eau courante et au savon pour se laver les mains est essentiel pour HBC. Les investissements dans les infrastructures WASH devraient être prioritaires chaque fois que possible. L'accès à la collecte des déchets n'est pas toujours possible et il convient de veiller à minimiser la production de déchets. En l'absence de sacs hermétiques, il est recommandé de creuser une fosse pour vider les déchets en aval de toute source d'eau, à l'écart des animaux et des zones où les enfants jouent.18
Adaptation contextuelle des lignes directrices
Les schémas de transmission de la variole et les taux de létalité varient d'un pays à l'autre, ce qui reflète en partie les différences d'accès aux soins et à l'aide. Les conditions de vie et l'accès aux soins varient également considérablement d'un pays à l'autre, notamment dans les zones urbaines et périurbaines, les établissements informels, les zones frontalières et les zones rurales reculées. Il est reconnu qu'il n'existe pas de réponse unique, y compris en ce qui concerne le rôle du HBC et la mise en œuvre des lignes directrices. Idéalement, les lignes directrices devraient être localisées au niveau infranational.
Mise en œuvre des lignes directrices dans le contexte d'épidémies multiples
Les agents de santé communautaire sont régulièrement chargés de soutenir les personnes qui s'isolent chez elles et sont souvent responsables de la gestion simultanée d'épidémies de différentes maladies. Par exemple, les conseils en matière d'EPI peuvent varier en fonction de la maladie (par exemple, maladie à virus Ebola ou COVID-19).
Les réponses spécifiques aux maladies peuvent également entraver l'accès au diagnostic. Une approche syndromique de la détection pourrait permettre de diagnostiquer plusieurs infections en même temps. Cette approche pourrait éviter que la rougeole soit diagnostiquée par erreur comme étant la variole, par exemple, et permettre une réponse plus intégrée, y compris l'élaboration de plans de soins appropriés et la mise en œuvre des bonnes mesures de prévention des maladies infectieuses.
En Ouganda, le VIH fait partie des comorbidités qui aggravent la gravité de la maladie. L'Ouganda a donc adapté ses protocoles afin d'intégrer la variole et le VIH dans la prise en charge, le dépistage et le traitement, et des experts en gestion de cas participent à la définition des priorités de traitement. Parmi les personnes qui présentent à la fois le VIH/sida et la variole, les hommes âgés de 30 à 49 ans sont les plus touchés, ce qui souligne la nécessité de stratégies de gestion intégrées avec le HBC approuvées par l'équipe de gestion stratégique au cours de la période couverte par le rapport.19 Il est essentiel de veiller à ce que les patients reçoivent des soins et ne soient pas refoulés, quelle que soit la cause de leur souffrance.
Questions sociales, économiques et politiques plus larges à prendre en considération pour HBC
HBC dans le contexte des espaces de vie et des infrastructures communautaires
Les hypothèses sous-jacentes sur les conditions de vie peuvent guider les conseils de santé publique sur l'isolement à domicile dans l'attente d'un diagnostic ou lors de la convalescence d'une infection. Dans les régions à faibles ressources, les maisons peuvent consister en une seule pièce partagée avec plusieurs membres de la famille. Il peut donc être difficile pour une personne atteinte de la variole de s'isoler du soignant et des autres membres de la famille. En outre, les installations sanitaires peuvent être partagées ou totalement absentes, ce qui complique l'isolement et la mise en œuvre des directives de prévention des maladies infectieuses. Ces contextes sont rendus plus complexes par le manque d'accès à l'eau et au savon à l'intérieur de la maison. Les femmes peuvent également être amenées à partager un lit avec leurs enfants.
Dans un tel environnement communautaire, l'accent est mis sur les valeurs, les pratiques et les idéaux de la communauté. Les enfants ne sont pas élevés seuls par leurs parents, mais sous l'influence d'autres aînés de la communauté. Dans la pratique, cela signifie que les enfants sont souvent en contact avec d'autres personnes issues de foyers différents.20
Cela signifie que la CBH ne peut pas toujours être contenue au niveau du ménage, et que le droit de chaque personne à la confidentialité doit être soigneusement équilibré avec les interventions de CBH.
Perturbation des moyens de subsistance et des services en cas d'isolement à domicile
L'isolement peut perturber les moyens de subsistance des personnes atteintes de la variole et de leurs soignants en limitant leurs déplacements, en particulier pour les personnes les plus pauvres et les plus marginalisées qui dépendent d'un salaire journalier ou qui travaillent dans le secteur informel. En l'absence de sécurité sociale et de filets de sécurité, les ménages vulnérables se retrouvent sans revenu pour couvrir leurs besoins alimentaires et autres besoins de base, et des transferts d'argent liquide devraient être envisagés. L'interruption des services de santé de routine essentiels - tels que les soins maternels, la santé des enfants, la vaccination de routine, le traitement du VIH et la gestion des maladies chroniques - peut menacer la santé des personnes,21 tandis que l'isolement des enfants perturbe l'apprentissage et l'éducation. L'intégration des services de nutrition et de santé, ainsi que l'éducation des enfants à domicile pendant l'isolement, peuvent contribuer à résoudre ces problèmes.22
Pratiques de soins genrées et considérations intersectionnelles pour HBC
Il est essentiel de comprendre comment la CBH peut surcharger les femmes, y compris les femmes les plus vulnérables, pour élaborer des lignes directrices. La CBH peut s'ajouter aux responsabilités déjà existantes en matière de soins et créer de nouvelles formes de travail sexospécifiques en période d'urgence sanitaire ;23 par exemple, en tant que travailleurs de première ligne impliqués dans la préparation et la réponse aux épidémies.24 Bien que les directives IPC relatives à la variole indiquent que les adultes infectés doivent autant que possible désinfecter la zone d'isolement et changer le linge eux-mêmes, par exemple, dans certains contextes patriarcaux, les travaux domestiques sont considérés comme relevant de la responsabilité des femmes. Ces tâches sont donc souvent accomplies par les femmes ; par exemple, les jeunes femmes ou les femmes célibataires font la lessive. Ces tâches supplémentaires augmentent simultanément la charge de travail des femmes et le risque d'exposition aux infections.
La pauvreté a également un impact significatif sur le HBC. Les produits de base - tels que plusieurs ensembles de linge et de vêtements, ou de l'eau propre et du savon - peuvent ne pas être disponibles. Les femmes qui s'occupent de leurs enfants tout en gagnant un revenu grâce à un travail informel n'ont souvent pas accès aux filets de sécurité financière, aux assurances ou aux emprunts qui leur permettraient de s'isoler ou de s'occuper de leurs enfants. Par exemple, les femmes qui travaillent dans les petites mines artisanales de Kamituga, dans l'est de la RDC, sont confrontées à la discrimination et occupent généralement des postes mal rémunérés. Cela signifie qu'imposer l'isolement à la maison pour elles ou leurs enfants pourrait conduire à des stratégies d'atténuation risquées.25
La stigmatisation dans le contexte de la CBH pour les personnes souffrant de malformations congénitales
La transmission sexuelle de la variole causée par le clade Ib du MPXV a donné lieu à une stigmatisation et à une discrimination.26 Dans les zones artisanales et les petites mines de la RDC, les populations telles que les hommes ayant des relations sexuelles avec d'autres hommes, les travailleurs du sexe et les migrants ont été identifiées dès le début de l'épidémie de variole comme étant plus à risque et ont fait l'objet d'une attention particulière dans le cadre des réponses de santé publique et des campagnes de prévention.25
La stigmatisation liée à l'isolement à domicile était également une préoccupation pendant la pandémie de COVID-19. Une recherche ethnographique sur la prévention de la transmission du virus COVID-19 dans la ville de Gulu, en Ouganda, a révélé que la stigmatisation des foyers où vivent des personnes bénéficiant de la prévention de la transmission du virus COVID-19 a influencé la mise en œuvre de la stratégie de prévention de la transmission du virus COVID-19. La stigmatisation a contraint de nombreuses personnes atteintes de COVID-19 suspectées ou confirmées à se cacher, mettant ainsi potentiellement en danger d'autres membres de la communauté. Afin de protéger l'ensemble de la communauté des dangers posés par les personnes qui se cachaient, certaines figures locales de l'autorité publique ont formé des groupes d'autodéfense pour évincer les cas.27
La confidentialité du statut VIH est importante et suit les leçons tirées d'autres épidémies. Les visites des patients séropositifs au centre de santé ont souvent été perçues comme problématiques en raison du risque de divulgation de la séropositivité. Récemment, des rapports du ministère de la santé ougandais ont associé l'augmentation du nombre de cas de mpox aux travailleuses du sexe et aux hommes ayant des relations sexuelles avec d'autres hommes - des groupes qui ont été historiquement stigmatisés et criminalisés. Il convient donc de veiller à la confidentialité des personnes atteintes de la variole qui doivent s'isoler chez elles. Par ailleurs, si l'infection d'une personne par la variole est connue au sein de la communauté (par exemple, par la recherche des contacts), un soutien doit être apporté pour aider la personne à réintégrer la communauté après sa guérison.
L'héritage des réponses antérieures aux épidémies
Les expériences antérieures d'épidémies telles que la maladie d'Ebola et le COVID-19 sont susceptibles de façonner la compréhension et les réponses des populations aux nouvelles épidémies, y compris leur volonté de se conformer aux réglementations (par exemple, l'isolement à la maison). Les réponses fortement sécurisées, par exemple, peuvent réussir à imposer le respect des interventions dans le cadre de l'épidémie actuelle, mais elles risquent de briser la confiance et l'adhésion des communautés. Lors des bouclages du COVID-19 au Rwanda, la plupart des gens ont respecté et compris les règlements, y compris les ordres de rester à la maison. Pour les faire respecter, le gouvernement a introduit des amendes et d'autres mesures punitives, notamment en obligeant les "contrevenants" à passer la nuit dans un stade à des fins "éducatives" et en publiant des listes de "contrevenants" nommés.28 L'encadré 1 examine l'héritage du COVID-19 en Ouganda pour mieux illustrer la manière dont les mesures autoritaires, la politisation de la réponse et l'impunité des abus de pouvoir peuvent susciter la suspicion et la peur, et en fin de compte le rejet des interventions.
Encadré 1. L'héritage de la réponse de l'Ouganda au COVID-19 pour la lutte contre la variole
| Les efforts déployés par le gouvernement ougandais pour contenir et traiter la variole, notamment par la promotion des soins à domicile, ne diffèrent pas des stratégies déployées pour contenir et traiter le COVID-19.
En mars 2020, une task force nationale pour le COVID-19 a été créée en Ouganda. Un système de commandement et de contrôle a été imposé, les opérations passant par le bureau du Premier ministre.29 La task force était dirigée par des militaires et des fonctionnaires de haut rang. Ensemble, ils ont coordonné les activités de piliers complémentaires.29 Des organisations internationales, telles que l'Organisation mondiale de la santé, les Centers for Disease Control and Prevention des États-Unis, le Foreign, Commonwealth and Development Office du Royaume-Uni et l'UNICEF ont également apporté leur contribution. Cette méthode de travail a été reproduite dans tout le pays. En effet, des groupes de travail COVID-19 ont été créés au niveau des districts et des sous-comtés, et finalement au niveau des villages. Les commissaires résidents de district (qui sont nommés par le pouvoir politique) ont présidé les groupes de travail de district, et les responsables de la santé de district ont été mandatés pour rédiger les procès-verbaux. Les commandants de police et les responsables de la sécurité intérieure ont également participé à ces réunions. L'armée joue un rôle dans la stratégie COVID-19. Dans un premier temps, son rôle s'est limité à la mise en place de bouclages, par exemple en limitant les déplacements à l'intérieur des districts et entre eux, en supervisant la fermeture des écoles, des lieux de culte et des marchés, en gérant les quarantaines, en empêchant les rassemblements politiques et en faisant respecter les couvre-feux.30 Le rôle de l'armée s'est élargi au cours de l'épidémie, en particulier dans les zones frontalières de l'Ouganda.30 Le déploiement de soldats pour imposer la vaccination contre le COVID-19 chez les adultes en est l'illustration : dans certaines régions du nord-ouest de l'Ouganda, par exemple, l'armée aurait frappé, donné des coups de bâton et injecté de force à des personnes des vaccins qu'elles avaient souvent peur d'absorber. Cette approche a alimenté les craintes selon lesquelles la campagne de vaccination contre le COVID-19 faisait partie d'un projet politique plus vaste visant à tuer ou à affaiblir des groupes déjà marginalisés sur le plan social et politique.31 La politisation manifeste du COVID-19 et le recours à l'armée pour faire appliquer les mesures de santé publique posent des problèmes aux personnes chargées de lutter contre la variole :
|
Source : Propre aux auteurs.
Conflits et déplacements
De nombreuses raisons poussent les gens à franchir les frontières internationales, notamment les déplacements provoqués par les catastrophes naturelles, les guerres et les conflits. Les personnes qui fuient la violence sont parfois contraintes de se réfugier dans des abris surpeuplés et des quartiers informels, des logements locatifs privés, des champs agricoles ou des écoles, par exemple.32 Les travailleurs de la santé et les agents de santé communautaires sont également touchés par les conflits et les déplacements, ce qui peut affecter leur capacité, ainsi que celle du système de santé, à soutenir la CBH. La mise en œuvre de mesures de protection dans ces circonstances est difficile, voire impossible. Dans les zones d'habitation denses où il n'est pas possible de mettre en place des soins de santé primaires (par exemple, les camps de personnes déplacées à l'intérieur de leur pays et de réfugiés), des installations désignées peuvent être conçues ou réaffectées pour l'isolement. Toutefois, les mesures de santé publique devront tenir compte de préoccupations plus larges, notamment des principes régissant la protection dans les espaces humanitaires.33 Les droits sociaux, économiques et politiques devraient être pris en compte dans les orientations de HBC.33 En outre, les autorités gouvernementales peuvent ne pas être perçues comme légitimes dans des contextes d'insécurité et/ou de marginalisation, et les acteurs humanitaires indépendants sur le terrain, les organisations de base et les organisations dirigées par des réfugiés, ainsi que les dirigeants et représentants locaux dignes de confiance devraient être pris en considération pour faciliter le soutien HBC, tel que le dépistage et la recherche des contacts. Pendant la pandémie de COVID-19, par exemple, les organisations dirigées par des réfugiés ont fourni avec succès des conseils de santé publique et des soins de santé, et elles ont joué un rôle important dans la recherche des contacts tout en veillant au respect des droits de l'homme.34 Il est important de réévaluer la dynamique de la légitimité au fil du temps, car elle est susceptible d'évoluer.33 L'encadré 2 illustre ces points en se référant à l'est de la RDC.
Encadré 2. Soins à domicile pour la variole et violence armée dans l'est de la République démocratique du Congo
| La violence armée dans l'est de la République démocratique du Congo a entraîné la destruction d'infrastructures, notamment d'hôpitaux et de fournitures médicales. Ces destructions, combinées à une augmentation de la demande de soins, peuvent mettre à rude épreuve des systèmes de santé déjà très sollicités. De nombreux établissements de santé dans l'est de la République démocratique du Congo peinent à fonctionner ou ont été détruits, tandis que les ambulances ont également été endommagées ou empêchées d'atteindre les zones touchées. Des agents de santé ont dû fuir, tandis que d'autres travaillent dans des conditions qui mettent leur vie en danger, souvent avec des ressources insuffisantes.
Le centre médical de Karanda est situé dans la ville de Kavumu, à environ 32 km de Bukavu. Le centre médical recevait régulièrement des patients, y compris des cas présumés de variole, en provenance des zones rurales environnantes. Cependant, après que les combattants du M23 ont pris le contrôle de l'aéroport de Kavumu le 14 février 2025, le personnel médical et les patients ont évacué le centre de transit de la variole. Le centre médical a ensuite été pillé et les ambulances ont été volées. Bien que le centre médical ait depuis été déplacé à Businde, dans la zone de santé de Miti-Murhesa, les patients ne sont pas revenus. Certaines organisations ont tenté d'encourager les patients à se faire soigner en diffusant des annonces à la radio, mais ces efforts ont été largement infructueux. La violence persistante dans la région - y compris les fusillades - a incité de nombreux patients à rester chez eux, notamment en raison du manque de fournitures essentielles et de nourriture disponible dans le centre médical relocalisé. Dans le Sud-Kivu, les soins à domicile sont couramment pratiqués et souvent soutenus par des médecins, des herboristes et des guérisseurs traditionnels. De nombreux agents de santé communautaires ont fui en raison de l'insécurité croissante, et ceux qui restent ne sont souvent pas rémunérés. Les centres de santé en général - et les centres de traitement de la variole en particulier - ont vu leur capacité opérationnelle diminuer fortement à la suite du retrait de partenaires clés (par exemple, l'Agence des États-Unis pour le développement international, USAID). On ne sait toujours pas dans quelle mesure les personnes atteintes de la variole s'appuient désormais davantage sur les systèmes de santé informels et la médecine traditionnelle pour traiter la variole à domicile dans ce contexte. |
Source : Propre aux auteurs.
Localiser les conceptions des soins
Obligation morale de soigner les malades. Logiques de soins situées, y compris le "devoir" de s'occuper de ses proches,35 se traduisent parfois par le fait d'ignorer les messages de prévention et d'endiguement de la santé publique pour s'occuper d'autres personnes dans des environnements très incertains. Par exemple, lors de l'épidémie de maladie à virus Ebola de 2000-2001 à Gulu, dans le nord de l'Ouganda, les gens ont donné la priorité à la prise en charge de leurs proches, notamment en nettoyant les vomissures ou en restant avec leurs enfants dans les centres de traitement, alors qu'ils étaient conscients des risques pour eux-mêmes.35 Ailleurs, il a été noté comment les obligations morales de soigner les personnes infectées par le virus Ebola lors de l'épidémie de maladie à virus Ebola en Afrique de l'Ouest de 2013 à 2016 ont conduit les communautés à mettre de côté les exigences nationales de déclaration des cas possibles. Au lieu de cela, elles ont créé leur propre EPI et ont réussi à traiter des personnes en secret, sous le radar des figures officielles de l'autorité publique (par exemple, les chefs suprêmes, le personnel médical humanitaire et national) qui tentaient de répondre aux épidémies d'Ebola.36
Les soins formels et informels. Les orientations et les politiques en matière de soins à domicile établissent des liens entre les soins à domicile et les systèmes de santé, notamment par le biais du suivi des symptômes par des agents de santé communautaires et des agents de santé formés, de la surveillance et de la recherche des contacts, et de stratégies visant à orienter les personnes risquant de développer des complications vers un établissement de santé. Cependant, la prise en charge des proches à domicile se fait souvent de manière informelle, sans nécessairement passer par les services de santé et les directives de santé publique. La méfiance à l'égard des services officiels peut amener les gens à soigner et à protéger leurs proches en dehors des mécanismes de surveillance officiels.4 La peur de la stigmatisation associée à certaines maladies peut également renforcer la CBH informelle.
Les tâches et les coûts cachés des soins à domicile. S'occuper d'autrui à domicile implique toute une série d'activités visibles et cachées. Les tâches moins visibles signalées par les personnes s'occupant de personnes vivant avec le VIH en Afrique du Sud, par exemple, comprennent le soutien spirituel, la démonstration d'amour et de compassion, les tâches ménagères et les appels téléphoniques.37
Autres réseaux de soins et d'autorités publiques. Les réseaux de soins liés à la CBH peuvent inclure des formes moins formelles d'autorité auxquelles les gens font confiance et vers lesquelles ils se tournent, notamment pour survivre et faire face en période d'incertitude ou lorsque les relations entre les groupes sociaux (y compris les groupes sociaux marginalisés) et les infrastructures de l'État sont faibles. Parker et ses collègues, par exemple, ont rapporté comment la mutualité entre voisins, liée à des sociétés secrètes, a permis une prise en charge collective des proches présentant des signes de la maladie à virus Ebola dans les zones rurales de la Sierra Leone. Les soins ont consisté à déplacer les personnes de leur domicile vers des lieux secrets dans les forêts avoisinantes, tout en veillant à ce qu'elles restent hydratées.4
Traitements à domicile pour la variole. Il n'est pas rare que les soignants créent leurs propres traitements contre la maladie ou adaptent des traitements qui ont été utilisés avec succès lors d'épidémies antérieures. En Sierra Leone, par exemple, une combinaison de chaux, de sucre et d'eau a été utilisée avec succès pour réhydrater les personnes infectées par la maladie d'Ebola.4 En ce qui concerne la variole, Degoke et ses collègues ont rapporté que les feuilles amères, le vin de palme et le savon noir étaient utilisés pour soulager les symptômes.20
L'impact des réductions budgétaires sur les services de santé dans le contexte du mpox et du HBC
Les récentes réductions de l'aide internationale ont considérablement entravé la réponse de la santé publique à la variole, limitant l'accès aux services essentiels et exerçant une pression supplémentaire sur des systèmes de santé déjà fragiles. Ces réductions affectent un large éventail de programmes de santé sur le continent africain, y compris la surveillance et le contrôle des maladies infectieuses, et elles sont susceptibles d'affecter le HBC. En RDC, le financement des États-Unis d'Amérique a représenté près de 70% de l'ensemble de l'aide humanitaire au cours de l'année écoulée. Ce soutien a été crucial pour des activités telles que le transport sécurisé d'échantillons suspects de variole des cliniques vers les laboratoires pour des tests. Le retrait ou la réduction du financement, y compris pour les centres africains de contrôle et de prévention des maladies, risque de compromettre le diagnostic rapide des maladies et les réponses aux épidémies.38
Au niveau continental, des approches innovantes sont mises en œuvre pour stimuler les dépenses nationales de santé et accélérer les efforts de lutte contre la variole grâce à des mécanismes tels que le Fonds de lutte contre les pandémies. Toutefois, les leçons tirées des épidémies passées montrent que le fait de donner la priorité au financement de la sécurité sanitaire mondiale peut perturber les services de santé essentiels.
Les programmes de santé communautaire ont également été affectés par les réductions de financement. Les agents de santé communautaire, qui jouent un rôle central dans la sensibilisation et l'intervention, sont désormais soumis à des pressions accrues et disposent de ressources limitées pour remplir efficacement leur rôle, notamment en apportant un soutien aux personnes qui s'isolent à la maison. Le traitement de la variole par le HBC pourrait devenir de plus en plus nécessaire à mesure que les autres services sont débordés.
Les références
- Kinganda-Lusamaki, E., Amuri-Aziza, A., Fernandez-Nuñez, N., Mbala-Kingebeni, P., Peeters, M., & Ahuka-Mundeke, S. (2025). Diversité génomique du virus mpox du clade I en République démocratique du Congo, 2018-2024 : Prédominance de la transmission zoonotique. Cellule, 188(1), 4-14. https://doi.org/10.1016/j.cell.2024.10.017
- Centres africains de contrôle et de prévention des maladies (Directeur). (2025, 15 mai). Briefing spécial sur la variole et d'autres urgences sanitaires [Enregistrement vidéo]. https://www.youtube.com/watch?v=RsXJGFVLgns
- Organisation mondiale de la santé. (2025). Mpox : Rapport multi-pays sur la situation extérieure n° 52 (Emergency Situational Updates). https://cdn.who.int/media/docs/default-source/documents/emergencies/multi-country-outbreak-of-mpox-external-situation-report-52.pdf?sfvrsn=bfb93ef0_3&download=true
- Parker, M., Matthew Hanson, T., Ahmed, V., Sao Babawo, L., & Allen, T. (2019). Ebola, engagement communautaire et sauvetage des proches. La Lancette, 393(10191). https://doi.org/10.1016/S0140-6736(19)31364-9
- Richards, P. (2016). Ebola : comment la science populaire a permis de mettre fin à une épidémie. Livres Zed.
- Organisation Mondiale de la Santé. (sd). Mpox. Consulté le 23 mai 2025, à l'adresse suivante : https://www.who.int/health-topics/mpox
- Organisation mondiale de la santé. (2024, 26 août). Mpox : Faits marquants. https://www.who.int/news-room/fact-sheets/detail/mpox
- Fonds des Nations unies pour l'enfance (UNICEF). (2024). Conseils aux praticiens du RCCE sur mpox. https://www.rcce-collective.net/wp-content/uploads/2024/12/Guidance_for_RCCE_practitioners_on_Mpox.pdf
- MacGregor, H. et Hrynick, T. (2020). Covid-19 considerations for home and community-based care. Plateforme des sciences sociales dans l’action humanitaire. https://www.socialscienceinaction.org/resources/covid-19-considerations-home-community-based-care/
- Organisation Mondiale de la Santé. (2024). Conseils de santé publique à l'intention des personnes qui se rétablissent ou qui s'occupent d'une personne atteinte de la variole à domicile dans des environnements à faibles ressources. https://www.who.int/publications/m/item/public-health-advice-for-people-recovering-from-or-caring-for-someone-with-mpox-at-home-in-low-resource-settings
- Organisation mondiale de la santé. (2025). Orientations provisoires sur la recherche sociale et comportementale dans le cadre de la réponse de santé publique au virus mpox. https://iris.who.int/bitstream/handle/10665/380881/B09339-eng.pdf?sequence=1
- Organisation Mondiale de la Santé. (2024). Définir la protection des communautés : Un concept de base pour renforcer l'architecture mondiale de préparation, de réponse et de résilience aux urgences sanitaires. https://iris.who.int/handle/10665/379055
- Adigun, O. A., Okesanya, O. J., Ahmed, M. M., Ukoaka, B. M., Lucero-Prisno III, D. E., Onyeaghala, E. O., Oluwasusi, E. A., Ogunwale, O. E., & Faniyi, A. A. (2024). Syndemic challenges : Addressing the resurgence of mpox amidst concurrent outbreaks in the DRC. Maladies transfrontalières et émergentes, 1962224. https://doi.org/10.1155/tbed/1962224
- Schmidt-Sane, M., Adegoke, O., Abbas, S., Lawanson, A. O., Kunnuji, M., Jegede, A., & MacGregor, H. (2024). Infrastructures de réponse aux épidémies : Mpox and everyday repair work in southwestern Nigeria. Sciences sociales et médecine, 358. https://doi.org/10.1016/j.socscimed.2024.117246
- Schneider, H., Dickson, O. et Lehmann, U. (2016). Le mouvement de balancier mondial vers les agents de santé communautaire dans les pays à revenu faible et intermédiaire : Un examen approfondi des tendances, de la répartition géographique et des orientations programmatiques, de 2005 à 2014. Ressources humaines pour la santé, 14(65). https://doi.org/10.1186/s12960-016-0163-2
- Organisation mondiale de la santé et Fonds des Nations unies pour l'enfance (UNICEF). (2024). Prévention et contrôle des infections et eau, assainissement et mesures d'hygiène pour les soins à domicile et l'isolement en cas de variole dans les régions à ressources limitées : Guide opérationnel provisoire. Organisation mondiale de la santé. https://iris.who.int/handle/10665/379477
- Groupe de travail sur la promotion de l'hygiène du GWC, CAST, UNICEF, IFRC, Save the Children et Tufts University. (2024). Conseils aux praticiens du programme WASH sur le mpox. Wash cluster. https://www.washcluster.net/sites/gwc.com/files/inline-files/Mpox%20brief_v4.pdf
- Fonds des Nations unies pour l'enfance (UNICEF). (2025). Burundi Mpox Niveau 3 d'urgence (Rapport sur la situation humanitaire 5). UNICEF. https://www.unicef.org/media/166936/file/Burundi-Humanitarian-SitRep-Mpox-31-December-2024.pdf
- UNICEF. (sd). Rapport sur la situation humanitaire No. 5 : Uganda Mpox Level 3 Emergency. https://www.unicef.org/media/169026/file/UNICEF%20Uganda%20Humanitarian%20Situation%20Report%20No.%205%20%20(Mpox%20)%201%20-%20Jan%20-%2028%20February%202025.pdf.pdf
- Adegoke, O., Schmidt-Sane, M., Kunnuji, M., Abbas, S., Lawanson, A., Jegede, A. et MacGregor, H. (2025). Diagnostic, traitement et gestion du Mpox dans les établissements urbains informels du sud-ouest du Nigeria : An ethnographic approach. Santé publique BMC, 25(115). https://doi.org/10.1186/s12889-024-21267-1
- Organisation mondiale de la santé. (2024, 3 décembre). Maintien des services de santé essentiels dans le cadre de la lutte contre l'épidémie de variole. https://www.afro.who.int/news/maintaining-essential-health-services-amid-mpox-outbreak-response
- Organisation Mondiale de la Santé. (2024). Protection de la communauté dans le cadre de la réponse au virus du papillome humain : Un ensemble complet d'actions [Série de notes techniques sur la protection de la communauté]. https://doi.org/10.2471/B09182
- Schmidt-Sane, M., Nielsen, J., Chikombero, M., Lubowa, D., Lwanga, M., Gamusi, J., Kabanda, R., & Kaawa-Mafigiri. (2022). Gendered care at the margins : Ebola, gender, and caregiving practices in Uganda's border districts (Ebola, genre et pratiques de soins dans les districts frontaliers de l'Ouganda). Santé publique mondiale, 17(6), 899-911. https://doi.org/10.1080/17441692.2021.1879895
- Kingori, P., Kombe, F. et Fehr, A. (2022). Making global health 'work' : Le travail des travailleurs de première ligne dans la recherche et les interventions. Santé publique mondiale, 17(12). https://doi.org/10.1080/17441692.2022.2139852
- Bashwira, M.-R., Mihigo, I. M., & Duclos, D. (2024). Considérations clés : Mpox, exploitation minière et vulnérabilités des femmes et des enfants dans l'est de la RDC. Plateforme des sciences sociales dans l’action humanitaire. https://www.socialscienceinaction.org/resources/key-considerations-mpox-mining-and-vulnerabilities-of-women-and-children-in-eastern-drc/
- Duclos, D. et MacGregor, H. (2024). Compte-rendu de la réunion : Mpox et discrimination en milieu africain. Plate-forme sur les sciences sociales dans l'action humanitaire. https://www.socialscienceinaction.org/resources/meeting-report-mpox-and-discrimination-in-african-settings/
- Okello, R., Duclos, D., & Parker, M. (n.d.). Repenser les soins à domicile pendant les épidémies : Réflexions à Gulu, dans le nord de l'Ouganda, lors d'une épidémie de COVID-19.
- Luther Munu, M., & Vlaminck, Z. (2021). Au-delà de la courbe : L'équité dans la réponse du Rwanda au COVID-19. INCLURE. https://includeplatform.net/wp-content/uploads/2021/05/COVID-report-Rwanda-.pdf
- Parker, M., MacGregor, H. et Akello, G. (2020). Covid-19, autorité publique et application de la loi. Anthropologie médicale : Études interculturelles sur la santé et la maladie, 39(8), 666-670. https://doi.org/10.1080/01459740.2020.1822833
- Parker, M., Baluku, M., Ozunga, B. E., Okello, B., Kermundu, P., Akello, G., MacGregor, H., Leach, M. et Allen, T. (2022). Les épidémies et l'armée : Répondre au COVID-19 en Ouganda. Sciences sociales et médecine, 314, 115482. https://doi.org/10.1016/j.socscimed.2022.115482
- Parker, M., Okello, B., Kermundu, P., Ozunga, B. O., Baluku, M., Akello, G., MacGregor, H., Leach, M., & Allen, T. (n.d.). L'application du vaccin COVID-19 a-t-elle fonctionné ? Evidence from north-western and northern Uganda. [Manuscrit soumis pour publication].
- Haut Commissariat des Nations Unies pour les réfugiés (HCR). (2024, 27 août). Préoccupé par l'impact de la variole sur les réfugiés et les personnes déplacées en Afrique, le HCR appelle à l'inclusion et à la solidarité internationale.. https://www.unhcr.org/uk/news/briefing-notes/concerned-over-impact-mpox-refugees-and-displaced-africa-unhcr-calls-inclusion
- Mylan, S. (2025). Protection et confinement : Survivre au COVID-19 dans le camp de réfugiés de Palabek, dans le nord de l'Ouganda. Politique mondiale, 16(1). https://doi.org/10.1111/1758-5899.13496
- Betts, A., Easton-Calabria, E. et Pincock, K. (2021). Localiser la santé publique : Refugee-led organisations as first and last responders in COVID-19. Développement mondial, 139. https://doi.org/10.1016/j.worlddev.2020.105311
- Park, S.-J. et Akello, G. (2017). The oughtness of care : Fear, stress, and caregiving during the 2000-2001 Ebola outbreak in Gulu. Sciences sociales et médecine, 194, 60-66. https://doi.org/10.1016/j.socscimed.2017.10.010
- Parker, M., Hanson, T. M., Vandi, A., Babawo, L. S., & Allen, T. (2019). Ebola et autorité publique : Sauver des êtres chers en Sierra Leone. Anthropologie médicale, 38(4), 1-15. https://doi.org/10.1080/01459740.2019.1609472
- Akintola, O. (2006). Gendered home-based care in South Africa : More trouble for the troubled. Journal africain de recherche sur le sida, 5(3), 237-247. https://doi.org/10.2989/16085900609490385
- Stone, W. et Huang, P. (2025, 25 février). Upheaval and firings at CDC raise fears about disease outbreak response (Les bouleversements et les licenciements au CDC suscitent des craintes quant à la réponse aux épidémies). Radio Nationale Publique. https://www.npr.org/sections/shots-health-news/2025/02/25/nx-s1-5307117/cdc-firings-infectious-disease-response
UNauteurs : Diane Duclos (London School of Hygiene and Tropical Medicine), Bob Okello (Consultant indépendant, Gulu, Ouganda), Godefroid Muzalia (Le Groupe d'Etudes sur les Conflits et la Sécurité Humaine, RDC) et Melissa Parker (London School of Hygiene and Tropical Medicine).
Remerciements : Le dossier a fait l'objet d'une révision interne par Megan Schmidt-Sane (Institute of Development Studies) et Hayley MacGregor (Institute of Development Studies), et d'une révision externe par Nadine Beckman (London School of Hygiene and Tropical Medicine, et UK Public Health Rapid Support Team), Anthony Twyman (Senior Infection Prevention and Control Specialist for UK Public Health Rapid Support Team, UK Health Security Agency) et Gillian McKay (Elrha). La rédaction a été assurée par Harriet MacLehose. Ce dossier est sous la responsabilité du SSHAP.
Citation suggérée : Duclos, D., Okello, B., Muzalia, G. et Parker, M. (2025). Considérations clés : Home-based care for mpox in Central and East Africa. Plateforme des sciences sociales dans l'action humanitaire (SSHAP). www.doi.org/10.19088/SSHAP.2025.026
Publié par l'Institut d'études sur le développement : mai 2025.
Droits d'auteur: Institut d'études du développement 2025. Il s'agit d'un document en libre accès distribué selon les termes de la licence Creative Commons Attribution 4.0 International (CC PAR 4.0). Sauf indication contraire, cela permet une utilisation, une distribution et une reproduction sans restriction sur n'importe quel support, à condition que les auteurs originaux et la source soient crédités et que toute modification ou adaptation soit indiquée.
Contact: Si vous avez une demande directe concernant le brief, les outils, une expertise technique supplémentaire ou une analyse à distance, ou si vous souhaitez être pris en compte pour le réseau de conseillers, veuillez contacter la Plateforme des sciences sociales dans l'action humanitaire en envoyant un e-mail à Annie Lowden ([email protected]) ou Juliette Bedford ([email protected]).
À propos de SSHAP : Le Social Science in Humanitarian Action (SSHAP) est un partenariat entre le Institut d'études sur le développement, Anthrologie , CRCF Sénégal, Université de Gulu, Le Groupe d'Etudes sur les Conflits et la Sécurité Humaine (GEC-SH), le École d'hygiène et de médecine tropicale de Londres, le Centre de recherche urbaine de la Sierra Leone, Université d'Ibadan, et le Université de Juba. Ce travail a été soutenu par le Bureau britannique des Affaires étrangères, du Commonwealth et du Développement (FCDO) et Wellcome 225449/Z/22/Z. Les opinions exprimées sont celles des auteurs et ne reflètent pas nécessairement celles des bailleurs de fonds, ni les opinions ou politiques des partenaires du projet.
Rester en contact
E-mail: [email protected]
Site web: www.socialscienceinaction.org
Bulletin: Bulletin SSHAP