Le 28 mai 2024, la Plateforme des sciences sociales dans l'action humanitaire (SSHAP) a organisé une table ronde sur l'épidémie de mpox (anciennement connue sous le nom de variole du singe) qui se propage en République démocratique du Congo (RDC) depuis début 2023.1 L'objectif était d'évaluer la situation actuelle, avec un accent particulier sur les connaissances des sciences sociales pour éclairer la communication sur les risques et l'engagement communautaire (RCCE) contextuellement sensibles et les réponses opérationnelles plus larges.
La table ronde était structurée en deux sessions : 1) un aperçu de la situation en RDC, y compris les connaissances actuelles en épidémiologie et 2) des considérations contextuelles pour la réponse. Cela a été suivi d'une table ronde d'une heure sur les considérations opérationnelles liées à l'intervention. Chaque session a été initiée par une série de présentations catalyseurs suivies d'une session de questions et réponses (Q&A). Les détails de l’ordre du jour, des conférenciers et des intervenants sont disponibles ci-dessous.
Malgré les estimations selon lesquelles moins de 101 TP3T de cas suspects en RDC sont dépistés en laboratoire, le pays signale actuellement le plus grand nombre de personnes touchées par le mpox en Afrique subsaharienne. Il est à noter que le clade 1 du mpox est lié à cette épidémie, qui entraîne une maladie plus grave et un taux de mortalité plus élevé. Alors que les premiers cas de mpox concernaient des hommes gays, bisexuels et autres hommes ayant des rapports sexuels avec des hommes (GBMSM), la maladie est désormais détectée plus largement en RDC. La majorité des personnes concernées sont des enfants (jusqu'à 70% selon certaines estimations).2), ce qui est préoccupant. L’épidémie s’ajoute à une charge de morbidité globalement élevée et à des défis importants pour le système de santé et les interventions humanitaires.
Le tableau apparemment hétérogène du mpox à travers la RDC – affectant différentes zones géographiques et groupes de population – est façonné en partie par des facteurs sociaux, économiques et politiques. Par exemple, au Sud-Kivu, les rapports indiquent que la transmission par contact intime et sexuel est importante dans les zones minières, avec environ un tiers des cas de maladie signalés chez les travailleuses du sexe. Cela soulève des questions sur le sexe transactionnel et la stigmatisation qui y est associée dans ces domaines, ainsi que sur les implications de la mobilité transfrontalière liée aux moyens de subsistance miniers pour la propagation des maladies.
Des antécédents de conflit et d’activités des milices ont des implications supplémentaires pour l’intervention humanitaire et constituent un facteur dans l’adoption et la mise en œuvre de stratégies de contrôle telles que la vaccination. Les graves limitations des établissements de santé publics dans les zones reculées et la diversité des prestataires biomédicaux et non biomédicaux sont des facteurs supplémentaires à prendre en compte pour les modèles de recherche de soins et la fourniture en temps opportun de soins biomédicaux. La portée limitée des soins de santé formels, y compris la surveillance, rend difficile l'estimation de l'ampleur des cas et le contrôle de la propagation de la maladie par le biais de stratégies épidémiologiques conventionnelles. Il y a probablement d’autres défis à relever pour accéder aux populations moins visibles telles que les GBMSM, comme le suggèrent des recherches menées au Nigeria.3,4
Ces réalités contextuelles complexes soulèvent des questions importantes pour la réponse mpox. La table ronde a réuni un large éventail d'expertises pour offrir des perspectives tirées de la recherche et des connaissances existantes, en mettant l'accent sur les données probantes en sciences sociales. Ce rapport de table ronde présente une version synthétisée de la discussion de la table ronde avec un contexte supplémentaire si nécessaire.
Questions clés du débat
- Que sait-on (in)des épidémies actuelles de mpox en RDC et quelles différences sont évidentes entre les régions et les populations ?
- Quels facteurs contextuels sociaux, politiques et de subsistance sont pertinents pour éclairer la compréhension de la transmission et des vulnérabilités dans différentes régions et groupes de population ?
- Existe-t-il des dynamiques liées à la stigmatisation et/ou à la discrimination qui sont pertinentes pour la CREC, la détection et la prestation de soins ?
- Quels facteurs pourraient affecter la recherche de soins dans différents contextes et quelles sont les implications pour la détection et la fourniture de soins dans les établissements biomédicaux, lorsqu’ils sont appropriés et disponibles ?
- Quels sont les défis du déploiement de la vaccination en anneau dans différentes régions ? Quels enseignements peut-on tirer des vaccins nouveaux/expérimentaux comme celui contre Ebola en RDC ?
- Quelles sont les considérations en matière de propagation transfrontalière et de préparation dans les pays voisins ?
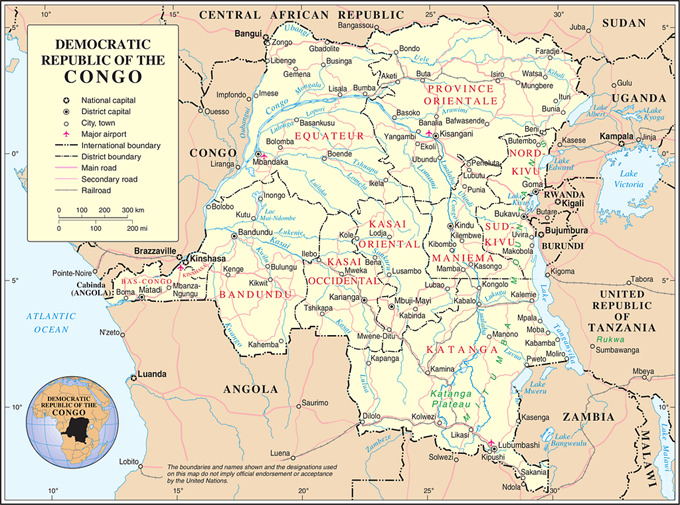
Figure 1. Carte des provinces de la RDC
Source : Nations Unies : Domaine public.
Hétérogénéité de la ou des épidémies de mpox en RDC et incertitudes
L'épidémie de mpox en RDC est hétérogène et très distincte de l'épidémie multi-pays de 2022-23, ce qui indique la nécessité de comprendre l'épidémiologie de la maladie dans les régions d'endémie. La Mpox est présente en RDC depuis que le virus a été identifié et nommé pour la première fois dans les années 1970, mais les épidémies actuellement documentées indiquent une propagation plus large. Des recherches ont été signalées dans le Sud-Kivu, indiquant la présence d'une nouvelle souche de mpox, qui peut également être difficile à détecter avec certaines méthodes de test.5
Les participants ont signalé des différences entre les épidémies dans les deux principaux points chauds, l'un à l'ouest et l'autre à l'est. Dans la province de l'Équateur, une région densément boisée, les cas concernent en grande partie les enfants des communautés de chasseurs. Il est urgent de mieux comprendre la vulnérabilité des enfants et les facteurs qui influencent la propagation du mpox. Les participants ont exprimé leur inquiétude quant au fait que l'impact sur les enfants pourrait être sous-représenté.
Dans la province du Sud-Kivu, des cas ont été documentés dans les villes minières, principalement parmi les travailleuses du sexe et les enfants de moins de 15 ans. Dans la ville minière de Kamituga, au Sud-Kivu, des cas parmi les travailleuses du sexe ont été liés à des contacts sexuels. Des cas ont également été documentés chez des nouveau-nés, indiquant une transmission verticale de la mère à l'enfant. La souche clade I identifiée à Kamituga est virologiquement distincte de la souche clade II qui a commencé à provoquer l’épidémie mondiale de mpox en 2022 et présente des symptômes plus graves. Ceci est basé sur les preuves recueillies par une équipe de recherche opérant à Kamituga.5
Il existe des défis majeurs et permanents pour établir une image complète du mpox en RDC, notamment des problèmes liés aux processus d'identification des cas, aux capacités des laboratoires, à l'accès aux services et installations de soins de santé formels, à l'accès aux tests et aux défis supplémentaires liés au contexte géographique et sociopolitique qui seront explorés. ci-dessous.
Facteurs contextuels qui façonnent la transmission et la vulnérabilité
Les épidémies de mpox concentrées dans les provinces de l'Équateur et du Sud-Kivu sont confrontées à des défis distincts liés au contexte géographique et sociopolitique. Des recherches supplémentaires en sciences sociales sont nécessaires pour comprendre le contexte de la transmission et de la vulnérabilité du mpox parmi des groupes tels que les enfants de l'Équateur, ainsi que les GBMSM et les professionnels du sexe commerciaux ou autres. Au Sud-Kivu, dans l'est de la RDC, la transmission du mpox dans les villes minières telles que Kamituga reflète des défis croisés liés à la longue histoire de conflits entre groupes armés, d'intervention humanitaire, de mobilité de la population et d'extraction de ressources, souvent sous la forme d'activités à petite échelle ou artisanales. une exploitation minière de nature plus informelle. La vulnérabilité à la Mpox reflète alors l'intersection de la recherche de moyens de subsistance, du travail du sexe transactionnel et professionnel et d'autres formes de travail « à risque » telles que l'exploitation minière et des pratiques de recherche de soins de santé qui peuvent être façonnées par la stigmatisation émergente autour de la maladie et la discrimination qui y est associée. Des recherches supplémentaires sont nécessaires pour comprendre les facteurs contextuels spécifiques et les voies qui affectent les expériences vécues des personnes atteintes de mpox dans la région.
Conflit et intervention humanitaire. Un participant ayant une expertise en intervention humanitaire dans un contexte de conflit a souligné le contexte historique du Sud-Kivu, où un grand nombre de personnes ont été déplacées depuis les années 1990. Des groupes armés tels que le Mouvement du 23 Mars (M23) sont très actifs dans la région du Kivu.6 Les participants ont souligné que les organisations humanitaires ont du mal à fournir un soutien7 car ils font face à des menaces constantes de la part de ces groupes armés ainsi que des forces gouvernementales qui peuvent se méfier de toute intervention extérieure sous quelque forme que ce soit. Les organisations locales et confessionnelles sont celles qui ont réussi à apporter un soutien aux communautés locales, car elles jouissent d’une plus grande confiance.8 Les organisations internationales jouissent de moins de confiance dans ce contexte, comme en témoigne le départ plus tôt cette année de la Mission de l’Organisation des Nations Unies pour la stabilisation en République démocratique du Congo (MONUSCO).9
Différentes formes de travail du sexe et intersections avec l’exploitation minière et la vulnérabilité de genre. Une autre participante a mis en lumière le rôle des femmes dans les communautés minières comme Kamituga, où les femmes jouent un rôle essentiel mais souvent marginalisé dans l'exploitation minière artisanale. Certaines femmes sont directement impliquées dans des activités minières telles que le polissage ou le concassage de pierres pour extraire des minéraux, mais avec l'utilisation croissante de machines, de moins en moins de femmes trouvent des opportunités pour effectuer ce travail. Les femmes dépendent souvent du « propriétaire » d'un site minier pour leur travail et peuvent échanger des relations sexuelles contre des opportunités de travail. Le travail du sexe se présente sous différentes formes : professionnel du sexe ou professionnel du sexe à plein temps ou sexe transactionnel (par exemple, sexe contre de la nourriture ou des biens, sexe contre travail ou information). Certaines travailleuses du sexe travaillent dans des bars ou des lodges locaux, d'autres travaillent à domicile et d'autres encore se rendent directement sur le site minier sous la supervision d'une « marraine ». Les travailleuses du sexe, comme les autres travailleurs des mines, sont très mobiles et nombre d’entre elles peuvent venir de régions ou de pays voisins. La question de la stigmatisation est importante, notamment en tant que facteur qui empêche les femmes de rechercher des soins de santé et de recourir plutôt aux soins personnels ou à des prestataires informels.
Stigmatisation et discrimination liées à l’épidémie
Tirer les leçons de l'épidémie au Nigeria pour lutter contre le mpox dans les populations « cachées ». Les résultats de la recherche en sciences sociales menée en 2022-2023 sur le mpox dans le sud-ouest du Nigeria ont été partagés, en mettant l’accent sur l’hétérogénéité de la situation là-bas, les personnes touchées représentant celles ayant des moyens de subsistance, des sexes et des âges différents. La présentation s'est concentrée spécifiquement sur un aspect de cette recherche, à savoir les leçons apprises des participants qui se sont identifiés comme gays ou bisexuels comme faisant partie de la communauté plus large des hommes ayant des rapports sexuels avec des hommes (HSH). L'étiquetage mondial du mpox comme une maladie qui touche principalement les HSH a eu des implications sur la manière dont les HSH ont recherché des soins dans un pays où les relations homosexuelles sont criminalisées et stigmatisées. En outre, les personnes touchées au Nigéria ne sont pas uniquement issues du GBMSM, comme cela a été le cas dans d’autres contextes de l’épidémie de mpox multi-pays.10 Cette présentation mondiale du mpox comme une « maladie gay » a accru la peur et l'inquiétude. dans la communauté nigériane HSH, avec de la désinformation se propageant via les réseaux sociaux sur le fait que si quelqu'un contracte le mpox, il « peut mourir ». Cela a également conduit les personnes atteintes de mpox à cacher leur diagnostic, préférant se rétablir chez elles dans un isolement total, sans que les personnes de leurs réseaux sociaux ou sexuels ne soient informées de leur expérience. Cela a souligné la nécessité d'un engagement et d'une communication pas alarmiste, et qui contrecarre ou évite l’intensification de la stigmatisation à l’encontre de groupes clés. Il est également nécessaire d'équilibrer les priorités, en pesant soigneusement s'il convient d'axer les messages sur les groupes susceptibles d'être « plus à risque » avec les problèmes de stigmatisation et de discrimination qui peuvent être aggravés par ces mêmes messages. La vulnérabilité des personnes immunodéprimées, par exemple à cause du VIH, a été soulignée. Enfin, compte tenu de ce contexte, il est important de collaborer avec des pairs leaders et des agents de santé de confiance, par exemple via des prestataires de services spécialisés dans le VIH qui travaillent avec des « populations clés » pour fournir des informations sensibles sur l'identification, la prévention et les soins des symptômes du mpox.
Facteurs affectant la détection et la prestation des soins
L’ampleur de l’épidémie actuelle de mpox reste inconnue, car de nombreux cas ne sont probablement pas détectés. Un participant a partagé plusieurs raisons expliquant ces faibles taux de détection, qui sont liées à des facteurs socioéconomiques, géographiques, liés au système de santé et sociaux.
Premièrement, les populations des zones touchées disposent de ressources financières limitées, ce qui fait de l’accès aux soins de santé un obstacle important à la détection et au traitement du mpox. Il a été démontré que l’accès gratuit aux soins de santé primaires augmente le nombre de cas détectés et traités. Toutefois, les obstacles financiers restent un défi pour de nombreuses populations touchées, limitant leur capacité à se faire soigner.
La disponibilité limitée des établissements de santé constitue un autre problème critique, en particulier dans les régions éloignées comme la province de l'Équateur. Les zones touchées sont souvent difficiles d’accès, avec des infrastructures médiocres et des options de transport limitées, ce qui rend difficile l’accès des populations à des services de santé déjà rares. Cette barrière géographique peut entraîner des diagnostics et des traitements retardés ou manqués.
Le manque de connaissances sur le mpox parmi les populations touchées contribue également aux défis en matière de détection et de prestation de soins. Un manque de compréhension des symptômes de la maladie et des mesures à prendre lorsqu’ils apparaissent peut retarder la consultation d’un médecin. Certains éléments indiquent que certaines personnes se tournent vers des remèdes de médecine traditionnelle ou des remèdes connus comme « risqués » au lieu de se faire soigner dans des établissements de santé.
La stigmatisation associée au mpox, en particulier dans les zones où la transmission sexuelle est répandue, peut entraver les efforts de détection des cas et de recherche des contacts. Les patients peuvent refuser de divulguer leurs contacts par crainte d’être stigmatisés, ce qui rend difficile pour les autorités sanitaires l’identification et le suivi des cas potentiels. Cela est particulièrement vrai dans les régions où la maladie est liée à des groupes spécifiques, comme les travailleuses du sexe.
L’insuffisance des tests et de la confirmation des cas contribue également aux incertitudes quant à l’ampleur de la propagation du mpox. Trop peu de cas suspects sont testés et confirmés, ce qui donne une idée floue de l'ampleur de l'épidémie. Le renforcement des capacités de dépistage et des protocoles de confirmation des cas est crucial pour une surveillance et une réponse efficaces.
Enfin, comme indiqué précédemment, la stigmatisation joue probablement un rôle en empêchant les gens de rechercher des soins pour leur maladie. Ceci est particulièrement préoccupant dans les zones où la transmission sexuelle a lieu.
Considérations relatives à la vaccination en anneau MPOX
Un certain nombre de leçons peuvent être tirées des expériences antérieures en matière d’efforts de vaccination contre d’autres épidémies. Un participant qui a étudié le déploiement des vaccins lors des épidémies d'Ebola dans l'est de la RDC a partagé les principales considérations concernant les futures interventions potentielles en matière de vaccin mpox.
Premièrement, il est important d’engager les communautés dans une discussion non seulement sur ce que sont les vaccins et comment ils fonctionnent, mais aussi sur la santé publique et les logiques éthiques qui sous-tendent les stratégies de déploiement des vaccins. Lors de l’épidémie d’Ebola dans l’est de la RDC, les efforts d’engagement communautaire n’ont pas réussi à dissiper la confusion quant aux raisons pour lesquelles certaines décisions ont été prises concernant ceux qui ont reçu ou non la vaccination lors des essais. Par exemple, l’approche de vaccination en anneau a laissé de nombreuses personnes se sentir exclues d’un traitement potentiellement vital et, sans savoir pourquoi, a engendré une confusion et un manque de confiance. Un deuxième essai vaccinal ultérieur, mené loin de l’épicentre de l’épidémie et avec des critères d’éligibilité différents, a semé davantage de confusion et renforcé cette méfiance.
Le manque de clarté autour des stratégies vaccinales peut interagir avec d’autres réalités locales, telles qu’un accès limité aux soins de santé et à d’autres services de base, pour renforcer la méfiance. Lorsque les ménages doivent payer et ont souvent du mal à accéder aux services et soins de routine pour des maladies courantes telles que le paludisme, des soupçons peuvent naître à l’égard de vaccins nouvellement disponibles gratuitement. Cette inadéquation entre les priorités locales quotidiennes et la réponse à l’épidémie peut compliquer encore davantage les efforts.
Dans l’ensemble, le contexte politique plus large du conflit en RDC peut également exacerber la méfiance à l’égard des interventions vaccinales, tandis que les efforts vaccinaux peuvent également façonner le paysage politique. Les décisions en matière de vaccins peuvent être interprétées en termes politiques. L’accessibilité et l’éligibilité, par exemple, peuvent être perçues comme reflétant la faveur ou la défaveur politique de certains groupes ou populations, et ainsi influencer la façon dont une intervention est reçue et se déroule sur le terrain. Dans le même temps, les efforts de vaccination peuvent également influencer le contexte politique. Les acteurs qui luttent pour l’autorité publique peuvent mobiliser des discours autour des interventions vaccinales pour faire progresser leur propre influence politique.
Considérations pour la préparation transfrontalière
Compte tenu du contexte sociogéographique des épidémies actuelles de mpox, la propagation transfrontalière suscite des inquiétudes et la nécessité de se préparer. Les participants ont partagé des rapports selon lesquels un débordement du mpox a déjà été signalé dans les zones de santé de la RDC qui bordent le Rwanda et le Burundi, tandis que des travailleuses du sexe de ces pays figuraient parmi les patients du mpox à Kamituga.
Les risques de propagation transfrontalière dans la région incluent des frontières très poreuses avec de faibles capacités de surveillance sanitaire et des populations très mobiles.. De nombreuses personnes dans la région traversent régulièrement les frontières pour diverses raisons, notamment l'accès aux soins de santé et à d'autres services sociaux (par exemple pour l'école) ; assister à des obligations sociales et familiales telles que les mariages et les enterrements ; mener des activités de subsistance telles que la collecte d’eau domestique, le jardinage/l’agriculture ou la visite des marchés et agir sur les croyances et pratiques culturelles. Par exemple, entre l’Ouganda et la RDC, certains peuvent avoir le sentiment que les guérisseurs ou les produits forestiers médicinaux sont disponibles et/ou supérieurs de l’autre côté de la frontière. Si ces mouvements facilitent d’importantes fonctions sociales et économiques pour les populations, ils présentent également des risques de transmission.
Dans ce contexte, il est nécessaire de mieux reconnaître et comprendre ces mouvements, ainsi que de prendre des mesures pour lutter contre la transmission transfrontalière.. Des efforts tels que la cartographie de la mobilité de la population, tels que ceux menés précédemment par l’Organisation internationale pour les migrations (OIM) dans la région, peuvent soutenir cette démarche. Ces efforts peuvent identifier les itinéraires, les mouvements et les raisons des déplacements entre les pays. Les efforts précédents n’ont pas pris en compte les mouvements de personnes se déplaçant pour se livrer au travail du sexe, ce qui pourrait être important dans le contexte de l’épidémie actuelle de mpox. Il est également nécessaire d'intensifier la collaboration entre l'Organisation mondiale de la santé (OMS) et les ministères de la Santé du Rwanda, du Burundi, de l'Ouganda, du Soudan du Sud et de la RDC pour travailler ensemble pour lutter contre la transmission transfrontalière et éliminer les obstacles à l'accès aux soins. .
Dans l’ensemble, il est nécessaire de renforcer plus largement les systèmes de santé au sein de chaque pays et de ses sous-régions, ainsi que dans l’ensemble de la région.. Il est important de renforcer les services de base, y compris pour la prévention et les soins de routine, ainsi que les capacités de collecte de données et de communication du niveau local au niveau national et régional, pour améliorer la préparation et la réponse aux maladies comme le mpox et le virus Ebola, tout en garantissant d'autres priorités de santé de routine et endémiques de la population. sont adressées.
Incertitudes et domaines de suivi
Malgré la vaste expertise partagée lors de la table ronde, la discussion a également fait ressortir plusieurs questions clés et domaines nécessitant un suivi, notamment :
- Comment concilier la réponse au mpox avec le besoin plus large de renforcement des systèmes de santé ?
- Quels sont les facteurs contextuels (sociaux, économiques, culturels, environnementaux, etc.) qui façonnent la vulnérabilité des enfants et d'autres groupes au mpox, et en quoi cela pourrait-il différer dans l'Équateur et dans le Sud-Kivu ?
- Comment pouvons-nous améliorer le partage de données avec des systèmes centralisés et éviter les approches cloisonnées en matière de recherche et d’intervention/réponse ?
- Comment pouvons-nous améliorer la collaboration régionale et transfrontalière en matière de préparation et de réponse, y compris le partage de données sur les cas de mpox ?
Participants
Haut-parleurs
- Godefroid Muzalia, Professeur, Département d'histoire et de sciences sociales, Institut Supérieur Pédagogique de Bukavu
- Émilie Sana, Chef de section Planification, Centre des Opérations d'Urgence de Santé Publique (COUSP)
- Modeste Deffo, Responsable du programme pays CP3, Fédération internationale des sociétés de la Croix-Rouge et du Croissant-Rouge (FICR) RDC
- Jean-Claude Udahemuka, Département de médecine vétérinaire, Université du Rwanda
- Marie-Rose Bashwira, Professeur Associé, Coordonnatrice du Centre de Recherche et d'Expertise en Genre et Développement (CREGED-ISDR)
- Michael Kunnuji, professeur agrégé, Université de Lagos
- Myfanwy James, professeur adjoint en développement international et urgences humanitaires, The London School of Economics and Political Science (LSE)
- Marlin Mudekereza Bisimwa, Spécialiste de la communication pour le changement social et comportemental (CCSC), Save the Children International
- Simone Carter, Responsable, Analyse intégrée des épidémies (IOA)
- Brian Ajong, Responsable de la santé publique, Bureau pays de l'OMS en RDC
- David Kaawa-Mafigiri, Maître de conférences, École des sciences sociales, Université Makerere
Participants supplémentaires
- Hayley MacGregor, professeur de recherche, Institut d'études sur le développement (IDS)
- Koen Vlassenroot, professeur de sciences politiques, Université de Gand
- Ancert Mushagalusa, Chercheur, Université Catholique de Bukavu (UCB)
- Patrice Kazadi Tshibumbu, Chef d’équipe, Breakthrough ACTION, Save the Children International
- Lucette Womba, Programme de sécurité sanitaire mondiale (GHSA)
- Ayodele Jegede, professeur d'anthropologie médicale, de sociologie et de bioéthique, Université d'Ibadan
- Trudie Lang, professeur de recherche en santé mondiale, Université d'Oxford
- Pippa Ranger, conseiller en sciences du comportement et en innovation, Bureau des Affaires étrangères, du Commonwealth et du développement (FCDO)
- Léandre Murhula Masirika, Centre de recherche en sciences naturelles de Lwiro
- Kit Smith, Conseiller en sécurité sanitaire, FCDO
- Nel Druce, conseiller principal en santé, FCDO
- Kongolo Anicet, Infirmière praticienne, Bukavu/Kamituga
- Mélissa Parker, professeur, London School of Hygiene and Tropical Medicine (LSHTM)
- Nadine Beckmann, Professeur agrégé en sciences sociales, LSHTM
- Grace Akello, professeur agrégé d'anthropologie médicale, Université de Gulu
- Megan Schmidt-Sane, chercheur, IDS
- Syed Abbas, chercheur, IDS
- Eva Niederberger, associé de recherche principal, Anthrologica
Rapporteur
- Tabitha Hrynick, agent de recherche, IDS
Ordre du jour de la table ronde
| Temps | Sujet | Haut-parleurs | |||
| 10h00 – 10h05 | Accueillir | Chaise: Godefroid Muzalia | |||
| 10h05 – 10h30 | Session 1. Aperçu du mpox en RDC
Présidé par Godefroid Muzalia Chronométrage : Syed Abbas Format : présentations de conférenciers de 5 minutes et questions-réponses Objectif : discuter de la situation actuelle du mpox, des groupes les plus touchés dans différentes régions et des facteurs qui rendent les enfants vulnérables. |
1. Émilie Sana – aperçu du mpox en RDC
2. Modeste Deffo – éclairages opérationnels de l'Équateur sur la vulnérabilité des enfants au mpox 3. Jean-Claude Udahemuka – nouveau clade au Sud-Kivu et enseignements de la recherche virologique |
|||
| 10h30 – 11h00 | Session 2. Aperçu des sciences sociales et considérations contextuelles pour la réponse mpox
Présidé par David Kaawa-Mafigiri Chronométrage : Megan Schmidt-Sane Format : présentations de conférenciers de 5 minutes et questions-réponses Objectif : partager les connaissances des sciences sociales sur la réponse au mpox en mettant l'accent sur les interventions humanitaires et les conflits, le sexe transactionnel et les moyens de subsistance, ainsi que les populations « cachées » |
1. Godefroid Muzalia – intervention humanitaire et conflit en RDC
2. Marie-Rose Bashwira – contexte du travail du sexe, du sexe transactionnel et des moyens de subsistance dans les communautés minières 3. Michael Kunnuji – populations « cachées » et apprentissage en matière de soins de mpox suite à l'épidémie de mpox au Nigéria |
|||
| 11h00 – 11h55 | Table ronde sur les priorités opérationnelles
Présidé par Michael Kunnuji Chronométrage : Hayley MacGregor Format : Questions aux panélistes et discussion générale Objectif : discuter des considérations relatives à la réponse au mpox en RDC, en mettant l'accent sur la RCCE, la recherche de soins et les contextes transfrontaliers. |
1. Myfanwy James – considérations relatives à une éventuelle vaccination en anneau
2. Marlin Mudekereza Bisimwa – communications sur la santé et changement de comportement 3. John Kombe, apprendre de l’Integrated Outbreak Analytics (IOA) 4. David Kaawa-Mafigiri – transmission transfrontalière et préparation en Ouganda 5. Brian Ajong – priorités de réponse |
|||
| 11h55 – 12h00 | Clôture et prochaines étapes | Chaise: Godefroid Muzalia | |||
Les références
- OMS. (2023). Mpox (variole du singe) — République démocratique du Congo. https://www.who.int/emergencies/disease-outbreak-news/item/2023-DON493
- ECDC. (2024). Épidémie de mpox causée par le clade I du virus Monkeypox en République démocratique du Congo. https://www.ecdc.europa.eu/en/news-events/outbreak-mpox-caused-monkeypox-virus-clade-i-democratic-republic-congo
- Schmidt-Sane, M., Abbas, S., Karam, S. et Palmer, J. (2022). Stratégies RCCE pour la réponse à la variole du singe. SHAP. https://www.socialscienceinaction.org/resources/rcce-strategies-for-monkeypox-response/
- Kunnuji, M., Schmidt-Sane, M., Adegoke, O., Abbas, S., Shoyemi, E., Lawanson, A., Jegede, A. et MacGregor, H. (à paraître). Mpox et la communauté HSH au Nigéria : aperçus exploratoires d'hommes homosexuels et de personnes leur fournissant des services de santé.
- Masirika, LM, Udahemuka, JC, Schuele, L., Ndishimye, P., Otani, S., Mbiribindi, JB, Marekani, JM, Mambo, LM, Bubala, NM, Boter, M., Nieuwenhuijse, DF, Lang, T., Kalalizi, EB, Musabyimana, JP, Aarestrup, FM, Koopmans, M., Munnink, BBO et Siangoli, FB (2024). Épidémie de mpox en cours à Kamituga, province du Sud-Kivu, associée au virus de la variole du singe d'une nouvelle sous-lignée Clade I, République démocratique du Congo, 2024. Eurosurveillance, 29(11), 2400106. https://doi.org/10.2807/1560-7917.ES.2024.29.11.2400106
- Centre d'action préventive. (15 mai 2024). Conflit en République démocratique du Congo. Suivi des conflits mondiaux. https://cfr.org/global-conflict-tracker/conflict/violence-democratic-republic-congo
- MSF. (24 mai 2024). RDC : Des civils pris entre deux feux au Nord et au Sud Kivu | MSF. Médecins sans frontières. https://www.msf.org/drc-civilians-caught-crossfire-north-and-south-kivu
- James, M. (2022). Changement de forme humanitaire : navigation, courtage et accès dans l'est de la RD du Congo. Journal d'intervention et de renforcement de l'État, 16(3), 349-367. https://doi.org/10.1080/17502977.2021.2002591
- Nsokele, CM et Kika, FK (2024). Initiatives locales en matière de connaissances et d'information dans l'est de la République démocratique du Congo, touché par le conflit. Développement en pratique, 0(0), 1 à 15. https://doi.org/10.1080/09614524.2024.2349056
- MacGregor, H., Jegede, A., Abbas, S., Kunnuji, M., Lawanson, A., Adegoke, O. et Schmidt-Sane, M. (12 mai 2023). Mpox, une urgence de santé publique de portée internationale : préparation, priorités, politique. Institut d'études sur le développement. https://www.ids.ac.uk/opinions/mpox-as-a-public-health-emergency-of-international-concern-preparedness-priorities-politics/
Auteurs: Ce rapport a été rédigé par Tabitha Hrynick et Megan Schmidt-Sane sur la base des contributions des participants à la table ronde.
Remerciements : Nous remercions tous les participants à la table ronde pour leur participation et leurs contributions. Cette note a été révisée par David Kaawa-Mafigiri (Université Makerere), Syed Abbas et Hayley MacGregor (tous deux Institute of Development Studies).
Citation suggérée : Hrynick, T. et Schmidt-Sane, M. (2024). Rapport de la table ronde : Discussion sur Mpox en République démocratique du Congo et considérations en matière de sciences sociales pour une réponse opérationnelle. Plateforme des sciences sociales dans l’action humanitaire (SSHAP). www.doi.org/10.19088/SSHAP.2024.014
Publié par l'Institut d'études sur le développement : Mai 2024.
Droits d'auteur: © Institute of Development Studies 2024. Il s'agit d'un document en libre accès distribué selon les termes de la licence Creative Commons Attribution 4.0 International (CC PAR 4.0). Sauf indication contraire, cela permet une utilisation, une distribution et une reproduction sans restriction sur n'importe quel support, à condition que les auteurs originaux et la source soient crédités et que toute modification ou adaptation soit indiquée.
Contact: Si vous avez une demande directe concernant le brief, les outils, une expertise technique supplémentaire ou une analyse à distance, ou si vous souhaitez être pris en compte pour le réseau de conseillers, veuillez contacter la Plateforme des sciences sociales dans l'action humanitaire en envoyant un e-mail à Annie Lowden ([email protected]) ou Juliette Bedford ([email protected]).
À propos de SSHAP : Le Social Science in Humanitarian Action (SSHAP) est un partenariat entre le Institut d'études sur le développement, Anthrologie , CRCF Sénégal, Université de Gulu, Le Groupe d'Etudes sur les Conflits et la Sécurité Humaine (GEC-SH), le École d'hygiène et de médecine tropicale de Londres, le Centre de recherche urbaine de la Sierra Leone, Université d'Ibadan, et le Université de Juba. Ce travail a été soutenu par le Bureau britannique des Affaires étrangères, du Commonwealth et du Développement (FCDO) et Wellcome 225449/Z/22/Z. Les opinions exprimées sont celles des auteurs et ne reflètent pas nécessairement celles des bailleurs de fonds, ni les opinions ou politiques des partenaires du projet.
Rester en contact
E-mail: [email protected]
Site web: www.socialscienceinaction.org
Bulletin: Bulletin SSHAP






![Le 14 août 2018, « Dieudonné » [pseudonyme], un garçon de treize ans qui a perdu huit membres de sa famille immédiate à cause du virus Ebola, se tient à Mangina, zone touchée par le virus Ebola, au Nord-Kivu, en République démocratique du Congo (RDC). . « Ils étaient huit et ils sont tous morts », raconte Dieudonné*, un jeune garçon de 13 ans vivant à Mangina, en République démocratique du Congo, où 27 cas d'Ebola ont été récemment confirmés. Tout a commencé lorsque la mère de Dieudonné est tombée malade et est décédée. « Quand nous avons enterré maman, la famille était à côté de son corps », explique le jeune garçon. « Peu de temps après, tout le monde a commencé à avoir des maux de tête et de la diarrhée. » Lorsque sa grande sœur a été admise au centre de traitement Ebola, Dieudonné est resté seul dans la petite maison familiale, cette même maison qui a été le point de départ de toutes ses épreuves. « Tous ceux qui entraient dans notre maison tombaient malades », se souvient le garçon. A seulement 13 ans, Dieudonné a perdu tous ses repères, toutes les personnes qu'il aimait et sur qui il pouvait compter. "Je n'ai plus personne pour prendre soin de moi", explique tristement le jeune garçon, qui ne sait pas si sa sœur survivra à la maladie. Dieudonné est l'un des 53 enfants orphelins d'Ebola que l'UNICEF a identifiés dans l'est du pays. de la RDC. Il bénéficie actuellement d’un soutien psychosocial, matériel et alimentaire. Dieudonné a également été vacciné contre la maladie il y a quelques jours. Le jeune garçon ne sait pas ce que sera son avenir. « Je dois continuer à vivre mais je ne sais pas comment j'y arriverai », explique-t-il. « C'est grave. » Suite à l'annonce, le 1er août 2018, par le gouvernement de la République démocratique du Congo (RDC) d'une nouvelle épidémie de maladie à virus Ebola (MVE) au Nord-Kivu, l'UNICEF a mobilisé ses équipes pour aider à contenir la propagation de la maladie. la maladie et protéger les enfants. L’impact d’une épidémie sur les enfants peut être considérable. Des épidémies antérieures en RDC et en Afrique de l'Ouest ont montré que les enfants peuvent être touchés de diverses manières. Les enfants ca UNICEF/UN0229875/Naftalin](https://www.socialscienceinaction.org/wp-content/uploads/2018/10/UN0229875-400x200.jpg)